Maïeutique/Sage-femme
Qu’est-ce que la maïeutique ?
La maïeutique est tout ce qui a trait « à l’art » d’être sage-femme, ou « l’art de faire accoucher quelqu’un » en Grèce antique, Socrate fils de sage-femme disait « accoucher » les esprits des pensées qu’ils contiennent sans le savoir ; et « relatif à l’accouchement », « être sage-femme, mettre au monde » (Maia = « petite mère »).
- Méthode suscitant la réflexion intellectuelle.
- Méthode heuristique spécialement en pédagogie
D’après Dictionnaire Culture en langue française
Et Dictionnaire historique de la langue française
Ed. Le Robert
La sage-femme (femme sage ou sage mère en moyen français, XVème siècle) : sage adjectif au sens ancien d’expert, habile en son art ; dérivé de sapiens pour connaissance, expérience et sources de sagesse, et « femme qui par ses connaissances et son expérience est chargée d’accoucher les femmes ».
L’accès des études aux hommes a été ouvert en 1982.
Plusieurs noms ont alors été proposés : « sage-homme », « matron (e) », « maïeuticien (ne) », « maïeutiste », « parturologue » …
Contre l’Académie qui proposait maïeuticien, l’Assemblée Nationale a décidé du nom de SAGE-FEMME en commun (SF).
Source : Dictionnaire historique de la langue française et Commission de terminologie de l’Académie Française
D’après l’ICM (International Confederation of the Midwives) :
« La sage-femme est une personne qui a réussi un programme de formation des SF dûment reconnu dans le pays où il est enseigné et qui est basé sur les compétences essentielles pour la pratique de base du métier de SF ».
« La sage-femme est une personne professionnelle et responsable qui travaille conjointement avec les femmes pour leur donner un appui essentiel, ainsi que des conseils et des soins nécessaires au cours de la grossesse, lors de l'accouchement et dans la période post-partum.
- Principe d’autonomie*
- Support et promotion de la naissance physiologique
- Respect des droits de l’homme, consentement éclairé et prise de décision pour les femmes
- Promotion de « l’evidence based-medecine » et la réduction des interventions inutiles
- Rôles dans le diagnostic, les actes et interventions, les consultations, l’accès et le transfert, incluant les interventions en urgence
*Nota : « Autonomie » : « renvoie à l’expertise, aux compétences et donc à la notion de savoir, à l’identité et à la reconnaissance. » (Vaast I.,2017)
En France : sage-femme + maïeutique
=
Un mandat social
- Une profession médicale (Livre 1er Code de la Santé Publique) en lien avec la qualité des soins.
- Des devoirs professionnels (Code de déontologie) et obtention de l’autorisation d’exercer par le Conseil National de l’ordre (garant des compétences) = profession réglementée
- Un référentiel métier et compétences (dont la compétence expertise et le professionnalisme)
- Exercice professionnel soumis au développement professionnel continu (DPC) en lien avec les recommandations scientifiques (HAS, Commissions et Collèges scientifiques)
- CNU n°90 en 2019 : Intégration de la maïeutique dans la section des professions médicales dans « le CNU* des professions de santé » avec les modalités de nomination des enseignants-chercheurs (sur concours) (*CNU : Conseil National des Universités)
- La sage-femme a la responsabilité de la prise en charge et du soutien du suivi de la grossesse, de la préparation à la naissance et à la parentalité, de l’accouchement physiologique et du post-partum.
- La sage-femme peut réaliser une consultation pré-conceptionnelle
- Depuis 2009 (Loi HPST), son rôle s’est étendu à la gynécologie de prévention, la contraception, incluant depuis 2016 l’IVG médicamenteux, 2022 en attente de décret (Loi 2022); de 2016 à 2023: extension de la prescription et administration pour toutes vaccinations chez les personnes au-delà de 11 ans.
Définitions :
- Qu’est-ce qu’un professionnel en santé ? « C’est celui qui peut rendre des services judicieux et réfléchis, dans des circonstances uniques, souvent floues et complexes, avec quelquefois aussi des conflits de valeurs et des problèmes éthiques » (Jouquan J., 2002)
- La compétence est définie comme : « Une compétence est un savoir agir complexe qui prend appui sur la mobilisation et la combinaison efficaces d’une variété de ressources internes et externes à l’intérieur d’une famille de situations. (J. Tardif, 2006)
- Combinaison de savoirs : connaissances, savoir-être, savoir-faire … Pour savoir- agir (vers l’expertise)
- De ressources à mobiliser et combiner : acquis scolaires, expériences professionnelles, habiletés et centres d’intérêt du stagiaire ou du professionnel ; de ressources externes et internes. (Cité par Scallon, 2004, d’après Le Boterf, 1994)
- Epstein RM et al (2002) ont utilisé le terme de compétence opérationnelle comme : « Utiliser usuellement et judicieusement : la communication, les connaissances, la technique, le raisonnement clinique, les émotions, les valeurs professionnelles et exercer sa réflexivité dans la pratique clinique quotidienne au bénéfice des individus et des communautés à servir ».
-
Devenir compétent :
- Répondre à des exigences sociales
- Répondre à des exigences professionnelles = professionnalisme
- Être évalué
- Gérer l’explosion des connaissances ?
- S’approprier de nouvelles technologies
- Développement professionnel continu et formation continue
- Gérer les moyens de communication
Le professionnel développe son expertise selon l’évolution des connaissances, selon un code éthique, et en rapport avec son mandat social.
Les caractéristiques de l’expertise (D’après Bransford J D. et al, 1999)
- Les experts reconnaissent les particularités et les modèles significatifs dans l’information qui ne sont pas noté par les novices. Par exemple, un expert clinicien est capable d’extraire les points clés de l’information apporté par les renseignements donnés par le patient, puisqu’il combine (modèle de reconnaissance) pour faire un diagnostic qui n’est pas immédiatement apparent à un clinicien novice.
- Les experts ont acquis une grande quantité de connaissances, qui est organisée selon des voies qui reflètent une compréhension approfondie de matières de leur discipline. Pour un spécialiste de la santé, cette organisation en profondeur de la connaissance peut être associée à un temps considérable à une aire limitée de la pratique
- Les connaissances des experts ne peuvent être réduites à des faits isolés ou des propositions, mais au lieu de çà refléter les contextes d’application : cette connaissance est « conditionnée » à une série de circonstances
- Les experts sont capables de flexibilité et ont une capacité de rattraper les aspects importants de leur connaissance avec un petit effort d’attention
- La plupart des experts connaissent leurs disciplines à fond, ce qui ne garantit pas qu’ils soient capables d’enseigner aux autres. Ainsi pour être bon professionnel, les experts en santé doivent avoir une expertise en enseignement et en accompagnement (Tharp et Gallimore, 1988).
- Les experts ont des niveaux variés de flexibilité dans leur approche des nouvelles situations.
Référentiel métier et compétences -2010- ICI-
D’après le rapport de mission « Modalités et conditions d’évaluation des compétences professionnelles des métiers de la santé » (2003, p.19) : le référentiel métier et compétences a pour buts de :
- Faire évoluer les métiers en termes de valorisation et de reconnaissance
- Se donner les moyens et l’opportunité de dynamiser les professionnels concernés
- Faire évoluer les contenus des formations initiale et continue.
Basés sur des soins centrés sur la femme, la sécurité et la qualité, une pratique collaborative, par des soins primaires, le développement de compétences interpersonnelles, l’information et l’éducation.
Le référentiel explicite pour la version 2010 :
- les compétences dites de cœur de métier (Tableau 1 ci-dessous) et les compétences dites transversales (Schéma ci-dessous)
Tableau 1 : Les compétences sages-femmes dites « cœur de métier »
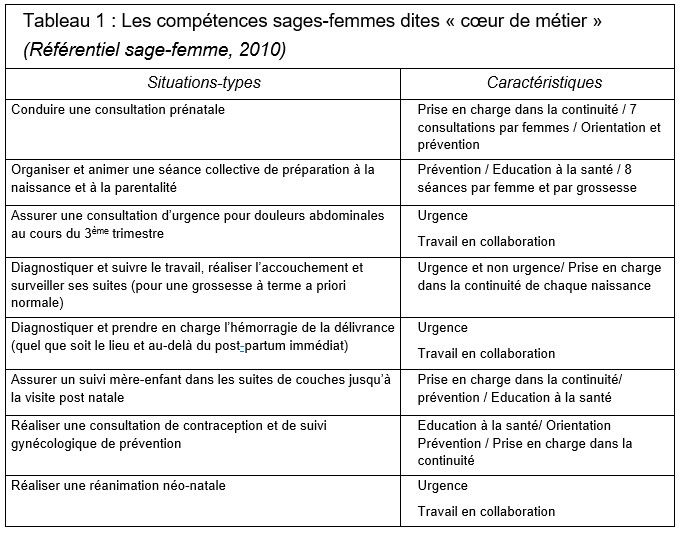
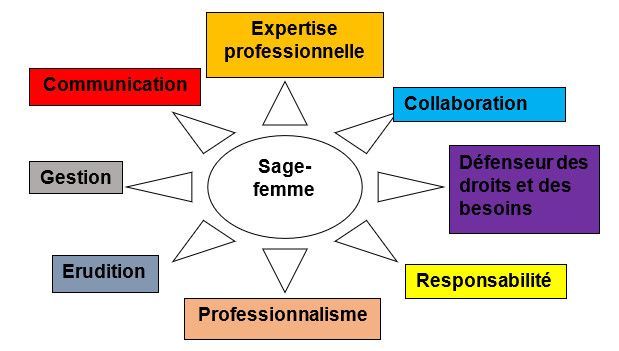
Huit compétences « transversales » ont été explicitées dans le référentiel métier et compétences (D’après CASSF, 2007, modifié en 2010)
Les écrits professionnels et la littérature scientifique mettent en exergue :
« Une philosophie de la relation femme / sage-femme »
- Comment définir le travail de sage-femme ?
-
En appui sur :
- Les savoirs propres des femmes
- Les savoirs collectifs : alimentation traditionnelle, transmissions intergénérationnelles, pratiques corporelles
Composant la base du développement de compétences dans le but de répondre aux besoins coutumiers et au soutien par le corporel et le verbal.
- Fleming VE., en 1998, dans « Women-with-midwives-with-women : a model of interdependence”, Midwifery. 1998 Sep;14(3):137-43; a mis en valeur dans le rapport sage-femme/femme le concept de réciprocité:
« La sage-femme a pour souci majeur le respect de l’autonomie et du savoir inné des femmes »
- Lavillonnière J., Clementz E., 2001) dans NAÎTRE TOUT SIMPLEMENT : Témoignages et réflexions autour de la naissance :
« L’accompagnement du processus de transformation » (…), « sans faire une confiance aveugle à la nature ».
- Vaast I., 2017, dans « L'universitarisation de la formation de sage-femme et ses conséquences pour les structures de formation : entre dynamique de professionnalisation et remaniements de l'identité des enseignants en maïeutique » (Thèse Université, Ecole doctorale des sciences de l’homme et de la société, Villeneuve d’Asq, Nord)
« La contribution positive des individus à la pratique collective ne suffit pas, la visibilité est la résultante de confrontation d’acteurs individuels et collectifs, de jeu de pouvoir et d’affirmation de valeur sociale. »
- Levy V., “Maintaining equilibrium: a grounded theory study of the processes involved when women make informed choices during pregnancy”, Midwifery, 1999 Jun;15(2); 109-119:
-
Kennedy HP, Rousseau AL, Low LK. An exploratory metasynthesis of midwifery practice in the United States. Midwifery. 2003 Sep;19(3):203-14. Dans 3 recherches successives ont exploré la complexité de la pratique sage-femme, 4 thèmes ont été mis en exergue :
- 1. L’absence de jugement, la compétence clinique et l’expérience de la joie dans son travail, pour influencer le cours du processus de soin (care)
- 2. La femme est un partenaire dans le soin qui est individualisé, en incluant le respect et l’autoévaluation ;
- 3. L’alliance dans le processus de soin de la sage-femme, démontré par une relation basée sur la confiance, le contrôle réciproque et un partage dans les prises de décision ;
- 4. L’environnement de soin de la sage-femme qui met l’accent sur la protection de la physiologie et de l’accompagnement (« being present »).
-
Thompson J., en 2004, ainsi que Hulst et Van Teijlingen aux Pays-Bas, au Canada et au Royaume Uni ont pu décrire quatre champs d’intervention de la sage-femme :
- 1. Les soins techniques obstétricaux,
- 2. La sélection du niveau de risque approprié à la femme,
- 3. L’environnement social en harmonie avec la situation personnelle de la femme
- 4. Le soin relationnel basé sur l’échange, le respect et la confiance.
- Homer CS, Passant L, Brodie PM, Kildea S, Leap N, Pincombe J, Thorogood C. ; The role of the midwife in Australia: views of women and midwives. Midwifery. 2009 ; Dec; 25(6):673-81 ; ont mis en exergue les catégories « des soins individualisés centrés sur la femme » :
- Centrés sur les besoins individuels, des soins personnalisés, des attentes et aspirations de la femme, plutôt que sur les besoins de l’institution et des professionnels
- Reconnaissance du droit des femmes à l’autodétermination, self-contrôle et la continuité des soins
- Identification et négociation autour des besoins de l’enfant, de la famille et de la communauté par la femme
- Suivi transversal de la femme dans toutes les phases de la grossesse, de la naissance et du post-partum
- Soins holistiques (besoins sociaux, émotionnels, physiques, psychologiques, spirituels et culturels et les attentes)
-
L’AJOG (Society for Maternal Medicine) a lancé un appel à l’action, en septembre 2012, pour la qualité des soins en périnatalité de façon à respecter le processus physiologique de la maternité. Il se base sur :
- La communication,
- La prise de décision partagée (entre professionnel et femme, et entre professionnels),
- Le travail en équipe, et
- La mesure de la qualité
-
Soltani H, Sandall J., dans une review « Organisation of maternity care and choices of mode of birth : A worldwide view”, Midwifery 28 (2012) 146–149, ont montré que la baisse de la médicalisation (exemple du taux de césarienne) est complexe, dépendant de nombreux facteurs :
- Un manque d’options pour soulager la douleur
- Des soins et un support au cours de l’accouchement pas toujours appropriés (care)
- Les perceptions du public de la nécessité d’un lieu hautement sécurisé pour la naissance
- Une meilleure répartition des sages-femmes et la mobilisation des usagers
- Nagle C et al, 2019, dans une revue de la littérature : « Informations the development midwifery standards for practice : a literature review for policy development », Midwifery. 2019 Sep;76:8-20, répertorient les standards de pratiques de la SF en Australie et internationalement, confirmant les valeurs et la philosophie de la pratique des SF et l’amplification de la notion de responsabilité vis-à-vis du statut professionnel et de la régulation des professions de santé : par le management, la recherche, l’administration, l’éducation, l’évaluation des pratiques.
Modèles de soins des sages-femmes : reviews sur les modèles de soins
POUR LA MERE ET L’ENFANT
Hatem M et al. Midwife-led versus other models of care for childbearing women.
Cochrane Database of systematic Review 2008, Issue 4:
-
Modèles de soins les plus efficaces dans le cadre de la prise en charge de la grossesse et de l'accouchement normal (charge de travail, continuité des soins, les modèles de soins
- Les modèles sages-femmes sont supérieurs en cas de continuité de la prise en charge
- Les études ne concernent pas l'accouchement à domicile
-
Les résultats sont significatifs pour certains, ou indiquant une tendance pour d'autres :
- Baisse des pertes de grossesse avant 24 SA,
- Baisse des taux de péridurale,
- Baisse de l'épisiotomie,
- Baisse des césariennes et des extractions instrumentales.
- Baisse des hospitalisations d'enfants et
- Un aspect positif de l'expérience de la naissance pour les femmes.
En 2010, en U-K, une méta-synthèse des études qualitatives sur les soins dispensés par les SF/bas risque, interroge les raisons de ces résultats ; principales conclusions :
- Notion d’une attention et connexion à la femme (« présence émotionnelle »), construction d’une relation empathique, abandon du contrôle des processus corporels, femme se sentant plus puissante.
-
9/11 des études : montre des différences /PEC traditionnelles et équipes mixtes
- Par l’attitude des soignants, les effets du caractère institutionnel et bureaucratique, de la dénomination des lieux, domination de la culture du risque et la crainte d’une pathologie (zone de tension dans les transferts des unités SF vers l’hôpital), l’information donnée
- Dans leurs unités : SF valorisées, organisation autonome
- Gain économique potentiel à consolider sous condition du respect des standards de sécurité
Butler MM et al, en Irlande dans une review de 2015 compare l’évaluation de la satisfaction des femmes – n=131- auprès des SF (midwife-led care (MLC)), et auprès des services traditionnels –n= 161- :
(Michelle M Butler et al, Evaluating midwife-led antenatal care : choice, experience, effectiveness, and preparation for pregnancy, Midwifery. 2015 Apr ;31(4) :418-25.)
Les femmes ayant reçu les soins des SF en MLC ont des taux de satisfaction plus élevés pour :
- Les informations reçues,
- Moins d’admission en service d’hospitalisation,
- Des taux d’allaitement plus élevés,
- Plus de temps d’échanges,
- Une meilleure expérience des soins,
- Un plus grand sens « d’empowerment » (capacité de choisir et agir).
Défis de la profession de sage-femme
Mc Farland AK et al, « The experiences of midwives in integrated maternity care: A qualitative metasynthesis », Midwifery, 2020 ;Jan, montrent dans une méta-analyse d’après 8 études qualitatives (160 SF) l’émergence en milieu hospitalier selon une pratique dite intégrée (bas risque et haut risque conjoints) :
« Un processus clair de déprofessionnalisation et de déviation du modèle de soins obstétricaux » ; « ayant de moins en moins d’occasions de fournir des soins physiologiques de qualité centrés sur les femmes qui, selon les preuves, profitent aux femmes en âge de procréer. »
En France ; le Collège National des sages-femmes (CNSF) dans son Rapport de juin 2020 : La santé au travail des sages-femmes, a montré chez les sages-femmes avec un âge médian de 40 ans (47 pour les SF enseignantes et les coordinatrices), qu’un quart d’entre elles souffraient de « burn-out », respectivement pour :
- 40 % des cliniciennes salariées
- 31% des libérales
- 37,5 % des enseignantes et 66% pour les coordinatrices
Dont les raisons évoquées étaient :
- Un conflit vie privée/ Vie personnelle –heures supplémentaires
- La charge de travail et la charge émotionnelle
- Le manque de reconnaissance
- L’absence de temps pour encadrer les étudiant-e-s
Cf. Rapport 47 pages https://www.cnsf.asso.fr/le-burn-out-chez-les-sages-femmes-un-fleau-pour-la-perinatalite-francaise/
Info (in https://drees.solidarites-sante.gouv.fr/ ).
Au sujet de la santé des professionnels de santé : le 31/03/2023 : au cours de la conférence « Tous acteurs de la santé des professionnels de santé » organisée par le Ministère en charge de l’organisation territoriale et des professions de santé, la Fondation MNH et la Direction de la recherche, des études, de l’évaluation et des statistiques (DREES), ont déterminés 4 champs d’étude :
- Grossesse et maternité chez les professionnelles de santé ;
- Exposomes et pénibilités professionnelles dans le secteur de la santé ;
- Santé mentale et addiction : impact du parcours professionnel ;
- Dépistage, incidence et mortalité des cancers chez les personnels du secteur de la santé.
La démographie des sages-femmes en 2023 (Source DREES)
Voir aussi : https://www.ordre-sages-femmes.fr
- 24 354 sages-femmes, profession à 97% féminine (dont 676 hommes)
- Depuis 2012 en augmentation constante, surtout jusqu’en 2017 (3% d’augmentation annuelle)
- Age moyen : 41 ans
-
Densité nationale : 168,8 SF pour 100 000 habitants
- Densités SF libérales : 43,1 SF pour 100 000 habitants (pour 6219 SF dont 170 hommes)
- Densités SF hospitalières : 95,48 SF pour 100 000 habitants (pour 13 776 dont 386 hommes)
- Autres salariés : 1884 SF (dont 32 hommes)
- Consommation de soins des SF (en 2018) : concentrée sur les tranches d’âge de 20 à 49 ans (pic entre 25 et 39 ans)
D’après « Dossier DREE » n°76 de mars 2021 : « Quelle démographie récente et à venir pour les professions médicales et pharmaceutiques ? ».
Exercice :
- Majoritaire à l’hôpital : 6 SF/10, 59% exclusivement,
-
34% ont une activité libérale (20% en 2012): revenu annuel à 31 790 euros en moyenne (diminution globale de 0,6%): dont 28 120 exclusivement en libéral (Rapport interdécile: 4,2 = rapport entre les 10% gagnant le plus et les 10% gagnant le moins))
- Stagnation des emplois en milieu hospitalier
- Autres exercices salariés : PMI…
- Exercice mixte en libéral est passé de 26% en 2012 à 31% en 2021
- Salaire moyen en EQTP* : 2 780 euros en secteur public (2 625 secteur privé non lucratif et 2549 en secteur privé lucratif) *équivalent temps plein
Profil :
- 3000 SF de moins de 30 ans
- 2 300 entre 50 et 54 ans en 2012, dont la moitié toujours active en 2021
- 16% de la profession a plus de 55 ans (contre 12% en 2012) = changement du régime de retraite
- 641 hommes en exercice (contre 405 en 2012), 4,5% des SF de moins de 40 ans
RPPS* 2020 pour les diplômés de 2014 -2017 : Nombre d’entrants en formation : 1020 (78% des entrantes sont retrouvées en activité par inscription au Conseil de l’Ordre)
- Age moyen au diplôme : 24 ans
- Délai de prise de fonction en salariée 0 an 97%, 1 an 2%, 2 ans 1%
- Délai de prise de fonction en libérale 0 an 84%, 1 an 11%, 2 ans 5%
- 7,5% avec un diplôme étranger (90% de nationalité française), dont 70% s’installent en libéral
- Projection : 26 200 en 2030 ; 28 600 en 2040 ; 29 300 en 2050 ; soit 27% de progression
